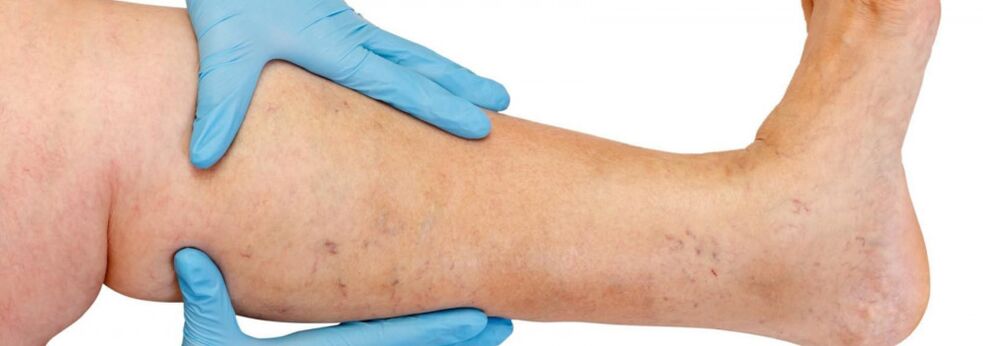
Anatomická stavba žilního systému dolních končetin se vyznačuje velkou variabilitou. Znalost jednotlivých charakteristik stavby žilního systému hraje velkou roli při posuzování údajů instrumentálního vyšetření a při výběru správné léčebné metody.
Žíly dolních končetin se dělí na povrchové a hluboké. Povrchový žilní systém dolních končetin začíná od žilních pletení prstů, tvoří žilní síť dorza nohy a kožní hřbetní klenbu nohy. Z ní vycházejí střední a laterální okrajové žíly, které přecházejí do větší a menší safény. Velká saféna je nejdelší žíla v těle, obsahuje 5 až 10 párů chlopní a její normální průměr je 3-5 mm. Vzniká v dolní třetině nohy před mediálním epikondylem a stoupá v podkoží nohy a stehna. V oblasti třísel ústí velká saféna do vena femoralis. Někdy může být velká saféna na stehně a noze představována dvěma nebo dokonce třemi kmeny. Malá saféna začíná v dolní třetině nohy podél jejího bočního povrchu. Ve 25% případů proudí do popliteální žíly v oblasti podkolenní jamky. V jiných případech může malá saféna stoupat nad podkolenní jamku a proudit do femorální, velké safény nebo do hluboké žíly stehna.
Hluboké žíly hřbetu nohy začínají dorzálními metatarzálními žilami nohy, které ústí do dorzální žilní klenby nohy, odkud přitéká krev do předních tibiálních žil. Na úrovni horní třetiny nohy se přední a zadní tibiální žíly spojují a vytvářejí popliteální žílu, která se nachází laterálně a poněkud za stejnojmennou tepnou. V oblasti podkolenní jamky proudí malá saféna a žíly kolenního kloubu do popliteální žíly. Hluboká žíla stehna obvykle ústí do femorální žíly 6-8 cm pod tříselným záhybem. Nad tříselným vazem tato céva přijímá epigastrickou žílu, hlubokou žílu obklopující kyčelní kloub, a přechází do zevní ilické žíly, která se spojuje s vnitřní kyčelní žilou v sakroiliakálním kloubu. Párová společná ilická žíla začíná po soutoku zevních a vnitřních ilických žil. Pravá a levá společná ilická žíla se spojí a vytvoří dolní dutou žílu. Je to velká nádoba bez ventilů, 19-20 cm dlouhá a 0,2-0,4 cm v průměru. Vena cava inferior má parietální a viscerální větve, kterými proudí krev z dolních končetin, dolní části trupu, břišních orgánů a malé pánve.
Perforující (komunikující) žíly spojují hluboké žíly s povrchovými. Většina z nich má chlopně umístěné suprafasciálně a díky nim se krev přesouvá z povrchových žil do hlubokých. Existují přímé a nepřímé perforující žíly. Přímé přímo spojují hluboké a povrchové žilní sítě, nepřímé se spojují nepřímo, to znamená, že nejprve proudí do svalové žíly, která pak proudí do hluboké žíly.
Naprostá většina perforujících žil pochází spíše z přítoků než z kmene velké safény. U 90 % pacientů dochází k inkompetenci perforujících žil mediální plochy dolní třetiny nohy. Na bérci je nejčastěji pozorována inkompetence perforujících žil Cocketta, která spojuje zadní větev velké safény (vena Leonardo) s hlubokými žilami. Ve střední a dolní třetině stehna jsou obvykle 2-4 nejtrvalejší perforující žíly (Dodd, Gunter), přímo spojující kmen velké safény s v. femoralis. Při varikózní transformaci malé safény jsou nejčastěji pozorovány nekompetentní komunikující žíly střední, dolní třetiny nohy a v oblasti laterálního malleolu.
Klinický průběh onemocnění
Většinou se křečové žíly vyskytují v systému velké safény, méně často v systému malé safény a začínají přítoky kmene žíly na nohou. Přirozený průběh onemocnění v počáteční fázi je docela příznivý; prvních 10 a více let kromě kosmetické vady nemusí pacienty nic trápit. Následně, pokud není provedena včasná léčba, začnou se objevovat stížnosti na pocit těžkosti, únavu v nohou a jejich otoky po fyzické aktivitě (dlouhá chůze, stání) nebo odpoledne, zejména v horkém období. Většina pacientů si stěžuje na bolesti nohou, ale při podrobném dotazování je možné odhalit, že se jedná právě o pocit plnosti, tíhy a plnosti nohou. I při krátkém odpočinku a zvýšené poloze končetiny se závažnost pocitů snižuje. Právě tyto příznaky charakterizují žilní nedostatečnost v této fázi onemocnění. Pokud mluvíme o bolesti, je nutné vyloučit jiné příčiny (arteriální nedostatečnost dolních končetin, akutní žilní trombóza, bolesti kloubů apod.). Následná progrese onemocnění vede kromě nárůstu počtu a velikosti dilatovaných žil ke vzniku trofických poruch, často v důsledku přidání nekompetentních perforujících žil a výskytu chlopenní insuficience hlubokých žil.
V případě insuficience perforujících žil jsou trofické poruchy omezeny na kterýkoli z povrchů nohy (laterální, mediální, zadní). Trofické poruchy v počátečním stadiu se projevují lokální hyperpigmentací kůže, dále dochází ke ztluštění (indurace) podkožní tukové tkáně až do rozvoje celulitidy. Tento proces končí vznikem ulcerativně-nekrotického defektu, který může dosahovat průměru 10 cm i více a zasahovat hluboko do fascie. Typickým místem výskytu žilních trofických vředů je oblast mediálního malleolu, ale lokalizace vředů na bérci může být různá a mnohočetná. Ve stádiu trofických poruch dochází k silnému svědění a pálení v postižené oblasti; U některých pacientů se vyvine mikrobiální ekzém. Bolest v oblasti vředu nemusí být vyjádřena, i když v některých případech je intenzivní. V této fázi onemocnění se tíže a otoky v noze stávají konstantní.
Diagnostika křečových žil
Je obzvláště obtížné diagnostikovat preklinické stadium křečových žil, protože takový pacient nemusí mít křečové žíly na nohou.
U takových pacientů je diagnóza křečových žil nohou mylně odmítnuta, ačkoli existují příznaky křečových žil, náznaky, že pacient má příbuzné trpící tímto onemocněním (dědičná predispozice), a ultrazvukové údaje o počátečních patologických změnách v žilním systému.
To vše může vést k promeškání termínů optimálního zahájení léčby, vzniku nevratných změn na žilní stěně a rozvoji velmi závažných a nebezpečných komplikací křečových žil. Teprve když je onemocnění rozpoznáno v časném preklinickém stadiu, je možné předcházet patologickým změnám v žilním systému nohou minimálními terapeutickými účinky na křečové žíly.
Vyvarovat se různých druhů diagnostických chyb a stanovit správnou diagnózu je možné pouze po důkladném vyšetření pacienta zkušeným odborníkem, správné interpretaci všech jeho obtíží, podrobné analýze anamnézy onemocnění a maximálních možných informacích o stavu žilního systému nohou získaných pomocí nejmodernějších přístrojů (přístrojové diagnostické metody).
Někdy se provádí duplexní skenování, aby se určilo přesné umístění perforujících žil, identifikující venovenózní reflux v barevném kódu. V případě nedostatečnosti ventilu se jejich ventily během Valsavova manévru nebo kompresních testů přestanou úplně zavírat. Chlopenní nedostatečnost vede ke vzniku venovenózního refluxu, vysokého přes nekompetentní safenofemorální spojení a nízkého přes nekompetentní perforující žíly nohy. Pomocí této metody je možné zaznamenat zpětný tok krve přes vyhřezlé cípy nekompetentní chlopně. Proto je diagnostika vícestupňová nebo víceúrovňová. V normální situaci je diagnóza stanovena po ultrazvukové diagnostice a vyšetření flebologem. Ve zvlášť obtížných případech je však nutné vyšetření provádět po etapách.
- Za prvé, důkladné vyšetření a dotazování provádí chirurg flebolog;
- v případě potřeby je pacient odeslán na další instrumentální metody výzkumu (duplexní angioscanning, fleboscintigrafie, lymfoscintigrafie);
- pacientům se souběžnými onemocněními (osteochondróza, varikózní ekzém, lymfovenózní insuficience) je nabídnuta konzultace s předními odbornými konzultanty na tato onemocnění) nebo další výzkumné metody;
- všichni pacienti vyžadující operaci jsou nejprve konzultováni operujícím chirurgem a v případě potřeby i anesteziologem.
Léčba
Konzervativní léčba je indikována především u pacientů, kteří mají kontraindikace chirurgické léčby: vzhledem k jejich celkovému stavu, s mírným rozšířením žil způsobujícím pouze kosmetické potíže, nebo při odmítnutí chirurgického zákroku. Konzervativní léčba je zaměřena na prevenci dalšího rozvoje onemocnění. V těchto případech je třeba pacientům doporučit, aby obvazovali postižený povrch elastickým obinadlem nebo nosili elastické punčochy, pravidelně ukládali nohy do vodorovné polohy a prováděli speciální cvičení pro chodidlo a bérce (flexe a extenze v hlezenních a kolenních kloubech) k aktivaci svalově-žilní pumpy. Elastická komprese urychluje a zlepšuje průtok krve v hlubokých žilách stehna, snižuje množství krve v saphenózních žilách, zabraňuje tvorbě otoků, zlepšuje mikrocirkulaci a pomáhá normalizovat metabolické procesy v tkáních. Bandážování by mělo začít ráno, než vstanete z postele. Obvaz se přikládá s mírným napětím od prstů ke stehnu, s povinným úchopem paty a hlezenního kloubu. Každé další kolo obvazu by mělo překrývat předchozí o polovinu. Doporučuje se používat certifikovaný zdravotní úplet s individuálním výběrem stupně komprese (od 1 do 4). Pacienti by měli nosit pohodlnou obuv s tvrdou podrážkou a nízkými podpatky, měli by se vyhýbat dlouhodobému stání, těžké fyzické námaze a práci v horkých a vlhkých oblastech. Pokud vzhledem k povaze pracovní činnosti musí pacient delší dobu sedět, pak by měly být nohy umístěny do zvýšené polohy umístěním speciálního stojanu požadované výšky pod nohy. Je vhodné se každých 1-1,5 hodiny trochu projít nebo 10-15krát stát na špičkách. Výsledné stahy lýtkových svalů zlepšují krevní oběh a zvyšují venózní odtok. Během spánku musíte mít nohy ve zvýšené poloze.
Pacientům se doporučuje omezit příjem vody a soli, normalizovat tělesnou hmotnost a pravidelně užívat diuretika a léky, které zlepšují žilní tonus. Podle indikací jsou předepsány léky, které zlepšují mikrocirkulaci v tkáních. K léčbě se doporučuje používat nesteroidní protizánětlivé léky.
Fyzikální terapie hraje významnou roli v prevenci křečových žil. U nekomplikovaných forem jsou užitečné vodní procedury, zejména plavání, teplé (ne vyšší než 35°) koupele nohou s 5-10% roztokem kuchyňské soli.
Kompresní skleroterapie
O indikacích injekční terapie (skleroterapii) křečových žil se stále diskutuje. Metoda spočívá v zavedení sklerotizačního činidla do rozšířené žíly, její další kompresi, desolaci a skleróze. Moderní léky používané pro tyto účely jsou zcela bezpečné, to znamená, že při extravazálním podání nezpůsobují nekrózu kůže nebo podkoží. Někteří specialisté používají skleroterapii téměř u všech forem křečových žil, jiní metodu zcela odmítají. S největší pravděpodobností je pravda někde uprostřed a pro mladé ženy s počátečními stádii onemocnění má smysl používat injekční metodu léčby. Jediná věc je, že musí být upozorněni na možnost relapsu (vyšší než u chirurgického zákroku), potřebu neustále nosit fixační kompresní obvaz po dlouhou dobu (až 3-6 týdnů) a pravděpodobnost, že pro úplnou sklerózu žil může být zapotřebí několik sezení.
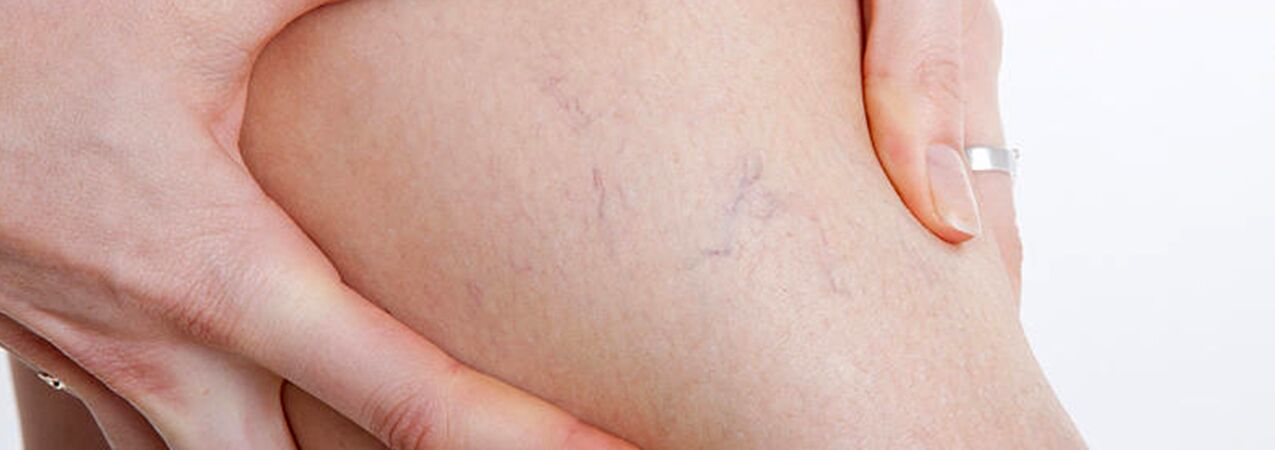
Skupina pacientů s křečovými žilami by měla zahrnovat pacienty s telangiektáziemi („pavoučí žíly“) a síťovou dilatací malých safén, protože příčiny rozvoje těchto onemocnění jsou totožné. V tomto případě spolu se skleroterapií můžete také perkutánní laserová koagulace, ale pouze po vyloučení poškození hlubokých a perforujících žil.
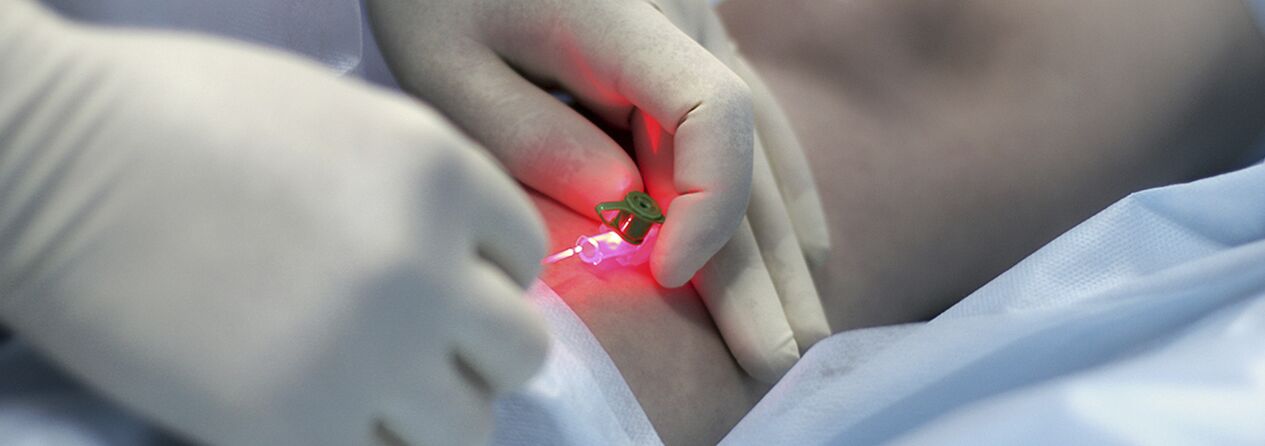
Perkutánní laserová koagulace (PLC)
Jedná se o metodu založenou na principu selektivní fotokoagulace (fototermolýzy), založené na různé absorpci energie laseru různými látkami v těle. Zvláštností metody je bezkontaktní charakter této technologie. Zaostřovací hlava koncentruje energii do krevní cévy v kůži. Hemoglobin v cévě selektivně absorbuje laserové paprsky určité vlnové délky. Působením laseru dochází v lumen cévy k destrukci endotelu, což vede ke slepení cévních stěn.
Účinnost PLK přímo závisí na hloubce průniku laserového záření: čím hlouběji je céva, tím delší by měla být vlnová délka, takže PLK má spíše omezené indikace. U cév s průměrem přesahujícím 1,0-1,5 mm je nejúčinnější mikroskleroterapie. Vzhledem k rozsáhlé a rozvětvené distribuci pavoučkovitých žilek na nohou a proměnlivému průměru cév je v současnosti aktivně využívána kombinovaná léčebná metoda: v první fázi se provádí skleroterapie žil o průměru větším než 0,5 mm, poté se pomocí laseru odstraní zbývající „hvězdy“ menšího průměru.
Zákrok je prakticky bezbolestný a bezpečný (nepoužívají se ochlazování kůže a anestetika), protože světlo přístroje patří do viditelné části spektra a vlnová délka světla je navržena tak, aby se voda v tkáních nevařila a pacient se nepopálil. U pacientů s vysokou citlivostí na bolest se doporučuje předběžná aplikace krému s lokálně anestetickým účinkem. Erytém a otok ustoupí během 1-2 dnů. Po kurzu, po dobu asi dvou týdnů, mohou někteří pacienti zaznamenat ztmavnutí nebo zesvětlení ošetřované oblasti kůže, které pak zmizí. U lidí se světlou pletí jsou změny téměř nepozorovatelné, ale u pacientů s tmavou pletí nebo výrazným opálením je riziko takové dočasné pigmentace poměrně vysoké.
Počet procedur závisí na složitosti případu - cévy jsou v různých hloubkách, léze mohou být drobné nebo zabírají poměrně velký povrch kůže, ale obvykle nejsou potřeba více než čtyři laserová terapie (každá 5-10 minut). Maximálního výsledku v tak krátkém čase je dosaženo díky jedinečnému „čtvercovému“ tvaru světelného pulzu zařízení; zvyšuje jeho účinnost ve srovnání s jinými přístroji a také snižuje možnost vedlejších účinků po zákroku.
Chirurgická léčba
Operace je jedinou radikální léčebnou metodou pro pacienty s křečovými žilami dolních končetin. Účelem operace je odstranění patogenetických mechanismů (veno-venózní reflux). Toho je dosaženo odstraněním hlavních kmenů velké a malé safény a podvázáním nekompetentních komunikujících žil.
Chirurgická léčba křečových žil má stoletou historii. Dříve, a mnoho chirurgů to stále dělá, se používaly velké řezy podél křečových žil a celková nebo spinální anestezie. Stopy po takové „miniflebektomii“ zůstávají doživotní připomínkou operace. První operace žil (podle Schadea, podle Madelunga) byly tak traumatické, že poškození z nich přesáhlo poškození křečovými žilami.
V roce 1908 přišel americký chirurg Babcock s metodou stahování podkožní žíly pomocí tuhé kovové sondy s olivou. Ve vylepšené podobě se tato metoda chirurgického odstranění křečových žil stále používá v mnoha veřejných nemocnicích. Křečové žíly se odstraňují pomocí samostatných řezů, jak navrhl chirurg Narat. Klasická flebektomie se tedy nazývá Babcock-Naratova metoda. Flebektomie podle Babcock-Narat má nevýhody – velké jizvy po operaci a zhoršenou citlivost kůže. Pracovní kapacita je snížena na 2-4 týdny, což pacientům ztěžuje souhlas s chirurgickou léčbou křečových žil.
Flebologové vyvinuli unikátní technologii pro léčbu křečových žil za jeden den. Složité případy se operují pomocí kombinovaná technologie. Hlavní velké křečové kmeny se odstraňují inverzním strippingem, který zahrnuje minimální zásahy prostřednictvím miniřezů (od 2 do 7 mm) kůže, které nezanechávají prakticky žádné jizvy. Použití minimálně invazivní techniky zahrnuje minimální traumatizaci tkáně. Výsledkem této operace je odstranění křečových žil s vynikajícím estetickým výsledkem. Kombinovaná chirurgická léčba se provádí v celkové intravenózní nebo spinální anestezii s maximální dobou hospitalizace do 1 dne.
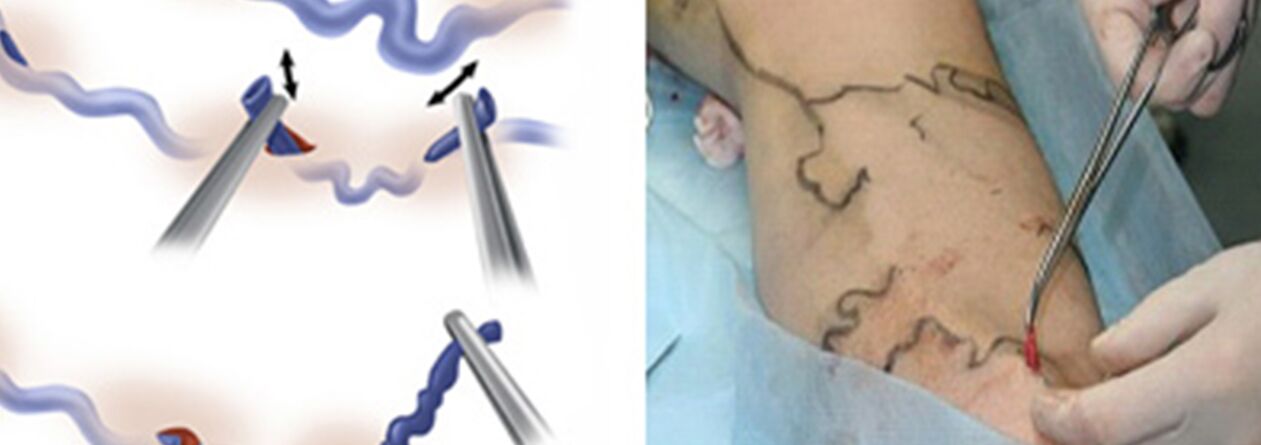
Chirurgická léčba zahrnuje:
- Crossektomie - překročení místa, kde kmen velké safény ústí do hlubokého žilního systému;
- Stripping je odstranění fragmentu křečové žíly. Odstraní se pouze křečová žíla a ne celá (jako u klasické verze).
Vlastně miniflebektomie nahradila Naratovu techniku odstraňování křečových přítoků hlavních žil. Dříve se podél varixů prováděly kožní řezy od 1-2 do 5-6 cm, kterými byly izolovány a odstraněny žíly. Touha zlepšit kosmetický výsledek zákroku a umět odstranit žilky nikoli tradičními řezy, ale miniřezy (punkcemi), přiměla lékaře vyvinout nástroje, které jim umožňují téměř totéž přes minimální kožní defekt. Tak se objevily sady flebektomických „háčků“ různých velikostí a konfigurací a speciální špachtle. A místo běžného skalpelu se k propíchnutí kůže začaly používat skalpely s velmi úzkou čepelí nebo jehly o dost velkém průměru (např. jehla na odběr žilní krve na rozbor o průměru 18G). V ideálním případě je stopa po vpichu takovou jehlou po nějaké době prakticky neviditelná.
Některé formy křečových žil se léčí ambulantně v lokální anestezii. Minimální trauma během miniflebektomie, stejně jako nízké riziko intervence, umožňuje provedení této operace v denním stacionáři. Po minimálním pozorování na klinice po operaci může být pacient poslán domů sám. V pooperačním období je udržován aktivní životní styl, je podporována aktivní chůze. Dočasná pracovní neschopnost obvykle netrvá déle než 7 dnů, poté je možné nastoupit do práce.
Kdy se používá mikroflebektomie?
- Když je průměr křečových kmenů velké nebo malé safény větší než 10 mm;
- Po prodělané tromboflebitidě hlavních subkutánních kmenů;
- Po rekanalizaci chobotů po jiných typech léčby (EVLT, skleroterapie);
- Odstranění velmi velkých jednotlivých křečových žil.
Může se jednat o samostatnou operaci nebo o součást kombinované léčby křečových žil v kombinaci s laserovou léčbou žil a skleroterapií. Taktika použití je stanovena individuálně, vždy s ohledem na výsledky ultrazvukového duplexního skenování žilního systému pacienta. Mikroflebetomie se používá k odstranění žil na různých místech, které se z různých důvodů změnily, včetně na obličeji. Profesor Varadi z Frankfurtu vyvinul své vhodné nástroje a formuloval základní postuláty moderní mikroflebektomie. Metoda Varadi flebektomie poskytuje vynikající kosmetické výsledky bez bolesti a hospitalizace. Je to velmi pečlivá, téměř šperkařská práce.
Po operaci žil
Pooperační období po obvyklé „klasické“ flebektomii je značně bolestivé. Někdy jsou problémem velké hematomy a dochází k otokům. Hojení ran závisí na operační technice flebologa; někdy dochází k úniku lymfy a dlouhodobé tvorbě znatelných jizev; často po velké flebektomii zůstává ztráta citlivosti v oblasti paty.
Naproti tomu po miniflebektomii rány nevyžadují šití, protože se jedná pouze o vpichy, nedochází k žádné bolesti a v praxi nebylo pozorováno žádné poškození kožních nervů. Takové výsledky flebektomie však dosahují pouze velmi zkušení flebologové.























